Лапароскопическая холецистэктомия – лечение желчнокаменной болезни
Современная история лечения ЖКБ (желчнокаменной болезни) насчитывает немногим более 100 лет с момента, когда в 1882 г. Лангенбух выполнил первую холецистэктомию. Прогресс в лечении этого заболевания до начала 70-х годов нашего столетия в основном был связан с общим развитием медицины — открытием антибиотиков, разработкой принципов общей анестезии, развитием лучевых методов диагностики. Однако в последние десятилетия начался новый этап в урологии — лечении холелитиаза.
Впервые лапароскопическая холецистэктомия у человека была выполнена Mouret (Лион, Франция) в 1987 г. и затем получила быстрое распространение и признание в развитых странах мира.
Лапароскопическая холецистэктомия сочетает в себе:
-
радикальность (удаляется патологически измененный желчный пузырь с конкрементами);
малую травматичность (почти полностью сохраняется целостность мягких тканей брюшной стенки, прежде всего апоневроза и мышц), благодаря чему значительно сокращаются сроки восстановления трудоспособности пациентов;
косметический эффект вмешательства — небольшие кожные разрезы (5-10 мм) заживают с образованием малозаметных рубцов.
Показания к лапароскопической холецистэктомии
-
Хронический калькулёзный холецистит.
-
Холестероз жёлчного пузыря.
-
Полипоз жёлчного пузыря.
-
Острый холецистит.
Предоперационное обследование
Общеклинические метода обследования
-
УЗИ — основной метод диагностики ЖКБ, позволяющий определить:
-
наличие конкрементов в жёлчном пузыре и их размеры;
-
наличие конкрементов в ОЖП или косвенные признаки холедохолитиаза;
-
степень воспалительно-инфильтративных изменений и толщину стенки жёлчного пузыря;
-
диаметр ОЖП, общего печёночного и пузырного протоков;
-
расположение и размеры жёлчного пузыря;
-
наличие спаечного процесса в подпечёночном пространстве.
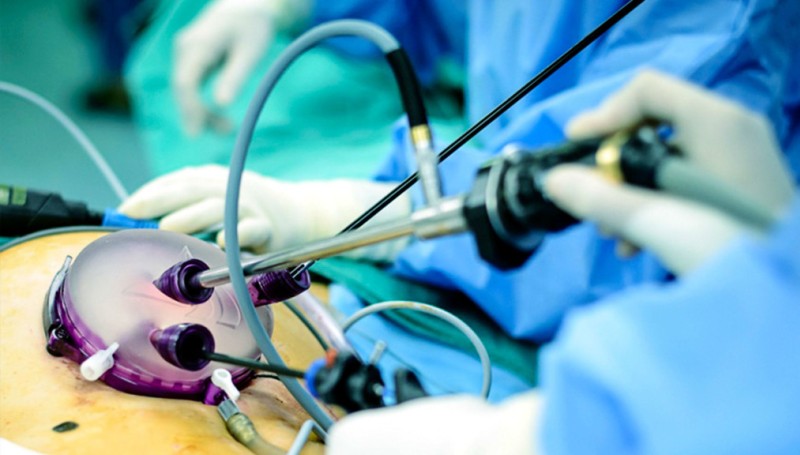
Преимущества эндохирургии по сравнению с традиционными операциями
-
Малая травматичность, что проявляется в виде снижения послеоперационных болей, быстрого (1-2 сут) восстановления физиологических функций.
-
Короткий госпитальный период. Многие операции выполняют амбулаторно либо они требуют лишь 2-3 дневного нахождения в хирургическом стационаре. Снижение срока утраты трудоспособности в 2-5 раз.
-
Косметический эффект. Следы от 5-10 мм проколов не сравнимы с рубцами, оставшимися после традиционных «открытых» операций, что особенно важно косметически.
-
Экономическая эффективность. Хотя стоимость операции выше, лечение оказывается более рентабельным за счет экономии медикаментов, уменьшения длительности госпитального периода и сроков реабилитации пациента.
Восстановление после операции
Главным преимуществом проведения данного вида операций является быстрое и безболезненное восстановление. После выписки из стационара крайне важно строго придерживаться некоторых не самых сложных правил, которые помогут максимально комфортной реабилитации. К основным рекомендациям в послеоперационный период врачи — хирурги относят:
-
Не требуется воздержания от интимной близости.
-
Соблюдение диеты.
-
Физические нагрузки, упражнения и занятия спортом допускаются через 6-7 дней после операции.
-
Не требуется носить специальный бандаж на постоянной основе порядка 2-х недель.
Если выполнять эти нехитрые рекомендации, период реабилитации протекает без осложнений. Также не стоит забывать, что первое время нельзя купаться в открытых водоемах, так как есть шанс внести в рану заражение. Нужно помнить, что многие осложнения после проведенной лапароскопии желчного пузыря возникают именно по вине пациента, который пренебрегает правилами поведения.